医学和生物学的发展,了肿瘤驱动性基因突变如何通过不同的信号通道传导机制促进肿瘤的发生和发展,为肿瘤靶向治疗开辟了道,而紧随靶向治疗之后的耐药问题,也为肿瘤的靶向治疗管理提出了新的挑战。
EGFR耐药机制可分为四大类:EGFR二次耐药突变、旁激活、下游通道激活和组织转型;其中T790M突变是主要的耐药机制(约占60%),此外还有EGFR扩增(10%)、PIK3CA突变(5%)等;对耐药机制的研究推动了第三代EGFR-TKIs药物的开发,针对T790M突变的第三代EGFR-TKI奥希替尼与伴随诊断试剂同时获批上市。可见驱动性基因突变的确诊已彻底改变了非小细胞肺癌治疗体系。
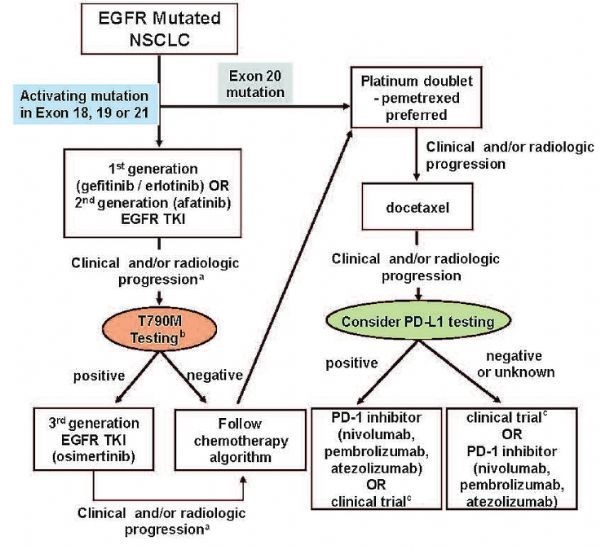
根据临床治疗方案的可行性,在不同阶段检测分别检测EGFR突变、T790M突变,或者考虑PD-L1检测,并以此来确定对应的治疗方案已成为EGFR突变NSCLC诊疗的新常态。而这一诊疗体系的建立中,诊断至关重要,不同阶段,选择具有明确临床治疗指导意义的基因进行诊断是基本策略。
所谓的具有明确的临床指导意义的基因是指该基因突变已有对应靶向治疗药物或者可指导临床治疗方案的确定。
目前已知的肺癌驱动性基因有数十种,如上图所示,EGFR、ALK、ROS1基因突变已有对应的靶向药物获批上市, RET、MET、BRAF、PIK3CA、HER2等也有对应的靶向药物进入临床研究。
耐药研究的深入和靶向药物的上市为肺癌患者带来更多的获益,同时也对肺癌治疗策略的制定带来了新的挑战:在肺癌的不同阶段,如何选择经济、合理的诊断策略,对关键性驱动基因突变进行选择性检测变得至关重要。
从NCCN最新更新的非小细胞肺癌临床指南可知,检测EGFR、ALK、ROS1基因突变已成为非小细胞肺癌靶向治疗的基本策略。在有限的标本情况下,采用简单快捷的PCR方法实现三基因同步检测无疑是最经济、高效的检测手段!
与此同时,对于经TKIs药物治疗后疾病进展的晚期患者,采用NGS技术检测EGFR、ALK、ROS1、KRAS、RET、MET、BRAF、PIK3CA、HER2等基因突变状态明确其分型是可选策略,可为临床医生制定后续治疗方案提供参考。









最新评论